Александр:
— Я приехал на лечение в Тель-Авив из Москвы. Я очень долго курил, практически всю взрослую жизнь. В последние годы уже довольно долго у меня держался кашель, но я не очень беспокоился и связывал его с курением. Тревожиться начал только тогда, когда заметил в мокроте прожилки крови. Кроме того, появилась необычная слабость, которой раньше не было. Я пошел к врачу, мне назначили компьютерную томографию и обнаружили опухоль в левом легком — с большой вероятностью злокачественную. После этого я, разумеется, бросил курить и решил продолжать обследование и лечение в Израиле, т.к. знал, что там сильные онкологи.
Я прилетел в Израиль в начале зимы, во время боевых действий в секторе Газы. Но мне показалось, что в Израиле было даже безопаснее, чем в Москве, хотя в Тель-Авиве иногда бывали сирены. Но это длилось недолго — минут по 10 — и случалось нечасто, примерно раз в неделю. На это время надо было зайти в защищенную комнату (такие комнаты в Израиле есть в любом здании). А в остальном жизнь шла как обычно, на улицах гуляли дети, люди ходили по торговым центрам и сидели в кафе.
Меня поселили в 2-комнатной квартире, там были большая гостиная с кухней и спальня. Было все необходимое — посуда, белье, моющие средства. Минутах в 5 ходьбы был продуктовый магазин. Зима в Израиле приятная — по нашим меркам очень теплая, 10-12 градусов тепла, не меньше. Правда, в домах даже при такой температуре холодно без отопления, поэтому я постоянно включал кондиционер на обогрев.
Мое обследование началось с онколога — доктора Ирины Стефански. Еще меня обследовал торакальный хирург — доктор Михаэль Пеер. С этими врачами можно было говорить по-русски.
В первый приезд я сделал ПЭТ-КТ, сдал анализы, у меня взяли биопсию — для этого провели бронхоскопию. Я боялся бронхоскопии, думал, что будет больно. Но нет, я даже ничего не почувствовал. Меня положили, установили во рту специальное приспособление, чтобы я не сжимал зубы. Потом побрызгали горло анестетиком (ощущение было как от очень крепкого ментолового раствора). После этого мне в горло ввели тонкую трубку — я все это видел и ощущал движение инородного предмета, но ни боли, ни каких-то неприятных ощущений не было вообще. Всё это длилось минут 20. Потом мне сказали еще полчаса полежать, после этого сказали не есть 2 часа (пока не пройдет заморозка) и отпустили домой.
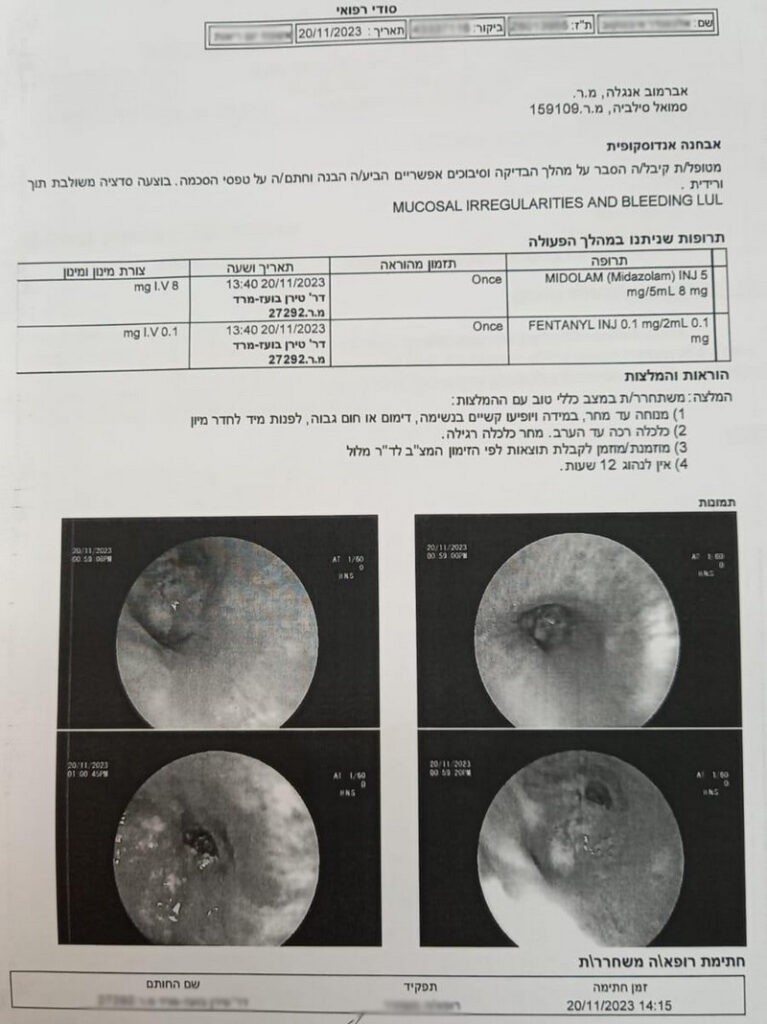
На всё это обследование у меня ушло дня 3. После этого я снова пришел к доктору Стефански.

Доктор Ирина Стефански, онколог:
— Александр обратился к нам после того, как московские врачи диагностировали у него злокачественную опухоль легкого. Мы провели ревизию диска с результатами компьютерной томографии, который привез пациент. Кроме того, были выполнены биопсия, ПЭТ-КТ и другие исследования. Диагноз подтвердился: у Александра был обнаружен плоскоклеточный рак левого легкого 3-й стадии. Опухоль находилась в области корня легкого, прилегала к бронхам и крупным кровеносным сосудам. Ее размер составлял 4.2 см. Были поражены лимфатические узлы в центральной части грудной клетки, что указывало на местное распространение болезни. При этом проведенная нами ПЭТ-КТ не выявила отдаленных метастазов в другие органы.
В этой ситуации нашей задачей было максимально уменьшить размер опухоли — после этого можно было решать вопрос о ее хирургическом удалении. Я назначила Александру комбинацию 3 препаратов:
- Химиопрепарат паклитаксел, который препятствует делению раковых клеток и особенно хорошо работает при плоскоклеточном раке легкого;
- Карбоплатин — химиопрепарат на основе платины, повреждающий ДНК раковых клеток и усиливающий действие паклитаксела;
- Иммунный препарат ниволумаб, который снимает «тормоза» иммунной системы, помогая иммунным клеткам распознавать и атаковать раковые клетки.
Пациенту предстояло пройти 3 курса лечения по этому протоколу. После этого мы совместно с торакальным хирургом должны были решить вопрос о дальнейшей тактике лечения, которое могло включать хирургическую операцию.

Александр:
— Доктор Стефански назначила мне лечение, и 6 декабря я прошел первый курс иммунохимиотерапии. Лекарства мне вводили в дневном стационаре. Меня посадили в кресло, отгороженное шторками, которое раскладывалось до полулежачего и даже до лежачего положения. Я мог сам его регулировать, как мне удобно. Потом медсестра, говорившая по-русски, поставила мне капельницу и сказала, что это еще не основное лечение, а только препараты от тошноты и аллергии — чтобы я легче перенес химию. Когда лекарства в капельнице закончились, медсестра поменяла их и сказала, что теперь мне вводят иммунный препарат. И только потом мне поставили капельницу с химией. Ничего особенного при этом я не чувствовал: капельница капала, меня немного клонило в сон.
В первые день-два после капельниц я чувствовал усталость, не хотелось есть, все время хотелось спать. К счастью, обратный билет у меня был через 5 дней, и я смог отлежаться. Уже на 3-й день мне стало лучше, а на 5-й день я спокойно улетел в Россию по делам и вернулся в Израиль ко второму курсу — 27 декабря. Этот курс я перенес примерно так же, как первый. Через несколько дней встретил Новый год в Тель-Авиве, с родными и друзьями по видеосвязи. Из клиники тоже позвонили, поздравили и прислали небольшой подарочек, это было приятно. Поскольку чувствовал я себя неплохо, я много гулял по городу, несколько раз ходил на набережную: до нее можно было дойти спокойным шагом минут за 25.
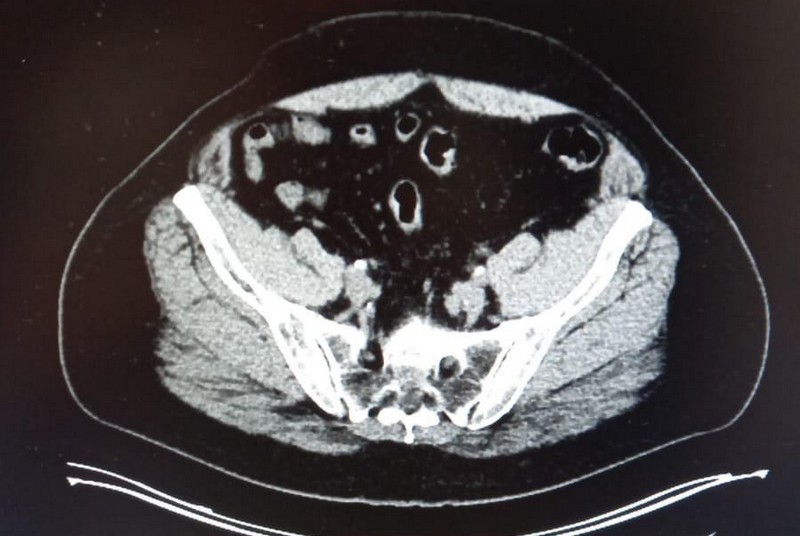
17 января у меня планировался третий, последний курс лечения. 14 января мне сделали КТ, чтобы убедиться в том, что химия и иммунная терапия действуют. КТ показала, что опухоль стала меньше раза в полтора, и доктор Стефански сказала, что лечение можно продолжать.
Доктор Ирина Стефански, онколог:
— В ноябре Александр начал проходить химиоиммунотерапию. После 2 курсов лечения была выполнена КТ органов грудной клетки. Она показала, что опухоль в левом легком уменьшилась: вместо 4.2 см ее размер составлял 3.5 см, что свидетельствовало об эффективности терапии. Однако новообразование все еще прилегало к бронхам и крупным сосудам, что затрудняло его хирургическое удаление. Кроме того, на КТ сохранялись увеличенные лимфатические узлы. Поэтому пациенту было рекомендовано завершить 3-й курс лечения, после чего пройти консультацию торакального хирурга.
Александр:
— Как я уже сказал, лечение я перенес более-менее нормально. Сильной тошноты или других недомоганий, на которые обычно жалуются после химии, я не чувствовал. От 2-го курса до 3-го у меня было около 3 недель. За это время я объехал весь Тель-Авив — побывал в Сароне, в Яффе, где обнаружил несколько ресторанчиков с морепродуктами. Старый город в Яффе вообще мне понравился: старинные каменные дома, узкие улочки, лестницы к морю… По Тель-Авиву и Яффе ездил на автобусах и маршрутках: в клинике мне дали проездной.
Беспокоило меня только то, что стал немного хуже видеть левый глаз. Я не знал, связано ли это с моей болезнью, но на всякий случай сказал об этом доктору Стефански. Она встревожилась и направила меня на МРТ.
Доктор Ирина Стефански, онколог:
— Когда на очередном приеме я спросила Александра о его самочувствии, он пожаловался на ухудшение зрения в левом глазу. В подобных случаях мы всегда обязаны исключить поражение центральной нервной системы, потому что рак легкого нередко дает метастазы в головной мозг. Они могут сдавливать зрительные пути и приводить к нарушениям зрения. Чтобы исключить эту возможную причину, я назначила Александру МРТ головного мозга.

Доктор Тали Йонаш-Кимхи, радиолог:
— Мы провели Александру МРТ головного мозга, причиной было ухудшение зрения в левом глазу на фоне рака легкого. Исследование не выявило очагов опухоли в головном мозге. Мы обнаружили лишь множественные мелкие изменения в белом веществе мозга. Такие изменения не связаны с опухолью, они чаще всего означают хронические сосудистые проблемы — микроангиопатию, или повреждение малых кровеносных сосудов. Микроангиопатия — обычное явление для людей старше 50 лет с повышенным артериальным давлением и длительной историей курения. Такие изменения не угрожают жизни и не связаны с онкологическим заболеванием, но они могут вызывать некоторые проблемы, в том числе легкие нарушения зрения. В большинстве случаев микроангиопатии не требуют лечения — пациенту назначается наблюдение и устранение факторов риска: отказ от курения, нормализация артериального давления и сахара.
Александр:
— Со зрением, вроде, все прояснилось: оказалось, что такие проблемы есть у многих людей моего возраста, и к онкологии это всё отношения не имеет.
После 3 курсов химиоиммунотерапии мне планировалось сделать ПЭТ-КТ. Затем врачи на консилиуме должны были решить, как лечить меня дальше.

Доктор Диего Мерсер, радиолог:
— Когда Александр завершил курс химиоиммунотерапии, я выполнил ему ПЭТ-КТ. Это исследование показало, что опухоль в левом легком продолжает уменьшаться: ее размеры составляли уже 1Х1.5 см. Новых очагов рака выявлено не было. Однако опухоль по-прежнему прилегала к бронхам и крупным сосудам.
Доктор Ирина Стефански, онколог:
— По результатам ПЭТ-КТ, проведенной после лечения, стало ясно, что расположение опухоли вблизи крупных кровеносных сосудов затруднит ее полное удаление. Ранее мы провели молекулярно-генетическое тестирование опухоли и выявили мутацию гена KRAS G12/13. Такая мутация часто встречается при раке легкого, особенно у пациентов с историей курения. Клинические исследования показали, что при наличии такой мутации опухоль обычно хорошо реагирует на иммунную терапию.
Результаты исследования были обсуждены на врачебном консилиуме, в котором участвовали радиотерапевт и торакальный хирург. По итогам консилиума я предложила Александру 2 варианта лечения:
- Операция, которая дала бы шанс полностью удалить опухоль, но потребовала бы полного удаления легкого;
- Химиолучевая терапия препаратами паклитаксел+карбоплатин с последующей поддерживающей терапией иммунным препаратом дурвалумабом в течение 1 года для снижения риска рецидива.
Александр:
— После лечения мне сделали ПЭТ-КТ, и я снова пришел на прием к доктору Стефански. Она подробно объяснила мне ситуацию: опухоль уменьшилась почти в 3 раза, но она все еще расположена неудобно для операции, и для ее удаления придется удалить легкое полностью. Доктор предложила мне на выбор 2 варианта — операцию или продолжить лечение без хирургии, используя другие методы борьбы с опухолью. Я выбрал лечение без операции.
Мне назначили химиолучевую терапию: это химиотерапия, параллельно с которой проводится облучение.
Доктор Вячеслав Сойфер, радиотерапевт:
— Александр пришел ко мне на консультацию по поводу лучевой терапии. Я сообщил пациенту, что облучение будет направлено на левое легкое и грудную клетку, т.к. там находятся опухоль и потенциально затронутые лимфатические узлы. Я предложил Александру стереотаксическую лучевую терапию. Я объяснил, что его опухоль сейчас небольшая, но она находится вблизи бронхов и крупных кровеносных сосудов. В такой ситуации особенно важно провести облучение с максимальной точностью.
Стереотаксическая лучевая терапия точнее обычной: перед началом лечения мы выполняем детальное планирование на основе ПЭТ-КТ, фиксируем положение тела и рассчитываем направление и интенсивность лучей так, чтобы излучение попадало строго в зону опухоли, с точностью до миллиметра.
Лучевую терапию предполагалось провести за 30 сеансов с суммарной дозой 60 Грей. Это стандартная доза излучения при данном типе рака, она хорошо сочетается с химиотерапией и, как правило, не вызывает серьезных осложнений при облучении органов грудной клетки.
Александр:
— Курс лечения длился полтора месяца. Лучевую терапию проводили по израильским будним дням (с воскресенья по четверг), а химию — раз в неделю. Так что практически каждый день, кроме выходных, у меня был занят: я ездил в клинику, как на работу.
Во время лучевой терапии я ничего не чувствовал — просто лежал неподвижно минут 10, слышал шум аппарата. После этого все заканчивалось, и меня сразу отпускали домой.
В дни химии я проводил в клинике в общей сложности часа 4. Всё проходило так же, как и раньше: сначала лекарства от тошноты и аллергии, потом — сама химиотерапия, а в конце надо было просто полежать или посидеть минут 30, чтобы медсестры и врачи убедились, что всё прошло нормально.
Как и раньше, в первые 1-2 дня после химии появлялись слабость и сонливость, потом они проходили. К концу курса накопилась усталость, хотя конкретно ничто не беспокоило, самочувствие было более-менее нормальным. Уже через неделю силы вернулись: небольшая усталость еще была, но жить она не мешала.
После лечения я улетел домой. Через месяц меня ожидало еще одно обследование и, если всё будет нормально, иммунная терапия. Ее я вполне мог проходить дома, в московской платной клинике, т.к. лекарство надо было капать примерно раз в месяц.
Доктор Ирина Стефански, онколог:
— По окончании химиолучевой терапии Александр чувствовал себя неплохо. В течение 4 недель мы планировали наблюдать за его состоянием. Если всё будет нормально, пациенту рекомендовалось начать иммунную терапию дурвалумабом.
Этот препарат входит в международный стандарт лечения немелкоклеточного рака легкого 3-й стадии при отсутствии прогрессирования заболевания после химиолучевой терапии. Дурвалумаб — биологический препарат, он помогает клеткам иммунной системы распознавать и уничтожать раковые клетки. Препарат вводится внутривенно с помощью капельницы. Александру предстояло получать его 1 раз в 28 дней. Доза препарата составляла 1500 мг за 1 введение. Я рекомендовала пациенту перед каждым курсом лечения проходить обследование, которое включало общий и биохимический анализы крови (включая тесты на функции печени, почек и щитовидной железы). Через 3-4 месяца планировалось провести ПЭТ-КТ для оценки статуса заболевания.
Александр:
— Следующие 3 месяца я лечился дома. Чувствовал себя нормально, занимался своими делами, которые накопились за время болезни. В Израиль я прилетел в августе и узнал от доктора Стефански приятные новости: рак не прогрессирует, опухоль стала еще меньше, и есть вероятность, что она полностью исчезнет.
Доктор Ирина Стефански, онколог:
— Александр начал иммунную терапию в мае, а в августе он пришел ко мне на прием. Он чувствовал себя неплохо, кашель и одышка уменьшились, результаты анализов крови были в норме. ПЭТ-КТ показала, что опухоль продолжает уменьшаться. Я рекомендовала Александру продолжать лечение.


















